
Nel dare il via libera al vaccino AstraZeneca definendolo sicuro ed efficace, la European Medicines Agency (EMA) non conferma né esclude possibili rari eventi avversi come la trombosi del seno venoso cerebrale e la coagulazione intravascolare disseminata. In questo articolo, che precede la decisione EMA, Simonetta pagliani descrive diversi meccanismi biologicamente plausibili che potrebbero spiegare l'associazione tra questi casi rari di trombosi e il vaccino AstraZeneca. Capire se uno di questi meccanismi è in atto è doveroso, anche perché potrebbe dare delle indicazioni su come migliorare i vaccini in futuro. Tuttavia, la situazione in cui ci troviamo avrebbe imposto di proseguire la campagna vaccinale durante lo svolgimento delle indagini. Nell'immagine: persone in attesa di essere vaccinate, Baltimore County, Maryland dicembre 2020. Credit: Wikimedia Commons / Covid-Vaccine-67. Licenza: CC0 1.0.
Tra chi aveva già un appuntamento per ricevere la prima o la seconda dose del vaccino AstraZeneca, la sospensione decisa lunedì dal Ministero della Salute ha causato un grave disorientamento, in alcuni misto a un forte senso di sollievo. Le notizie raffazzonate uscite sui giornali nei giorni precedenti riguardo i decessi se non conseguenti almeno consecutivi all'inoculo del vaccino di Oxford, avevano ingenerato preoccupazioni che né il ritiro di un lotto, né la sciorinatura di dati statistici accompagnati dalle dichiarazioni degli esperti che invocavano la coincidenza o il fato (correlation is not causation) erano stati in grado di alleviare.
I risultati delle autopsie condotte in Italia, secondo i media, hanno "escluso" ogni correlazione con il vaccino "ma si attende il risultato di altri esami". Uno degli sventurati è morto di infarto, "quindi" il vaccino non c'entra.
Informazioni più precise sono arrivate lunedì sera dalla Germania, quando l'Istituto Paul Erlich ha parlato di trombosi del seno venoso cerebrale associato/causato da piastrinopenia.
Si tratta di una patologia rara che colpisce in media 3-4 persone su un milione l'anno e i casi tedeschi sarebbero 7 su 1,6 milioni di vaccinazioni, ma in un tempo ben minore, circa un mese e mezzo. È particolarmente importante chiarire il nesso di causalità di questi eventi con qualsiasi vaccino sia destinato a persone in una fascia d’età meno suscettibile di sviluppare Covid-19 informa grave o letale.
Come dicono i dati forniti da Epicentro, aggiornati al 27 gennaio di quest'anno: su 85 418 pazienti deceduti SARS-CoV-2 positivi, 941 (1,1%) erano di età inferiore ai 50 anni. In particolare, 234 di questi (0,27%) avevano meno di 40 anni; in 147 di loro preesistevano gravi patologie cardiovascolari, renali, psichiatriche, di 52 non sono disponibili informazioni cliniche e 35 non avevano patologie note. Assumendo, per eccesso, che le informazioni cliniche mancassero nei sani, si arriva a 87 pazienti sotto i 40 anni morti a causa del virus, lo 0,1%.
Dal secondo rapporto AIFA di farmacosorveglianza dei vaccini Covid-19, relativo al periodo 26/12/20-27/02/21, risulta che prima delle attuali turbolenze e quando si iniettavano soprattutto vaccini a mRNA, erano state inserite 40 segnalazioni con esito “decesso” per un tasso di segnalazione di circa 0,97 ogni 100 000 dosi somministrate. Al momento della stesura del rapporto, il nesso di causalità era stato valutato in 29 di esse e considerato non correlabile nel 66% dei casi, indeterminato nel 27% dei casi e inclassificabile per mancanza di informazioni necessarie all’esecuzione dell’algoritmo nel 7% dei casi.
La valutazione dei casi corredati da informazioni complete indica "l’assenza di responsabilità del vaccino anche perché si tratta di persone che presentavano patologie pregresse e che assumevano più farmaci contestualmente".
La parola “anche” è, a parere di chi scrive, strettamente legata al procedimento, prevalentemente probabilistico e non biologico, con cui viene valutato il nesso di causalità di una sospetta reazione avversa: il rapporto AIFA spiega che "si utilizza un algoritmo specifico, costruito e validato dall’Organizzazione Mondiale della Sanità (WHO) che si avvale di un metodo sistematico e standardizzato che tiene conto della relazione temporale fra vaccinazione ed evento, della presenza di prove a favore o di possibili spiegazioni alternative dell’associazione, di evidenze di letteratura e farmacovigilanza e della plausibilità biologica". Il sospetto evento avverso è considerato correlabile se l’associazione causale col vaccino è plausibile; non correlabile, se altri fattori possono giustificare l’evento; indeterminata, se l’associazione temporale è compatibile, ma le prove non sono sufficienti a supportare un nesso di causalità; non classificabili se sono necessari ulteriori approfondimenti.
In altre parole è estremamente difficile sia accertare sia negare una relazione causale di tipo fisiopatologico.
Per il tipo di trombosi osservata nei 7 casi in Germania, esistono diversi meccanismi biologici plausibili che potrebbero spiegarne l’associazione con il vaccino.
La complicanza trombotica si potrebbe manifestare in individui predisposti, magari a loro insaputa: non va dimenticato che il 40% circa degli eventi tromboembolici venosi è sotteso a forme ereditarie di aumentata trombofilia, che, tutte insieme, interessano circa il 10% della popolazione generale. Le forme più frequenti sono le mutazioni dei geni del fattore V di Leiden (con prevalenza nel 5% nella popolazione generale) e del fattore II (la protrombina) G20210A (2% della popolazione generale) che possono anche essere ereditate singolarmente in omozigosi oppure contemporaneamente in doppia eterozigosi, rendendo la trombofilia più grave. Altre cause meno frequenti di trombofilia geneticamente determinata sono i difetti di antitrombina, proteina C e proteina S e di recente sono stati identificati la pseudo-omozigosi per il fattore V Leiden, il fattore IX Padova iperfunzionante e la resistenza all’antitrombina.
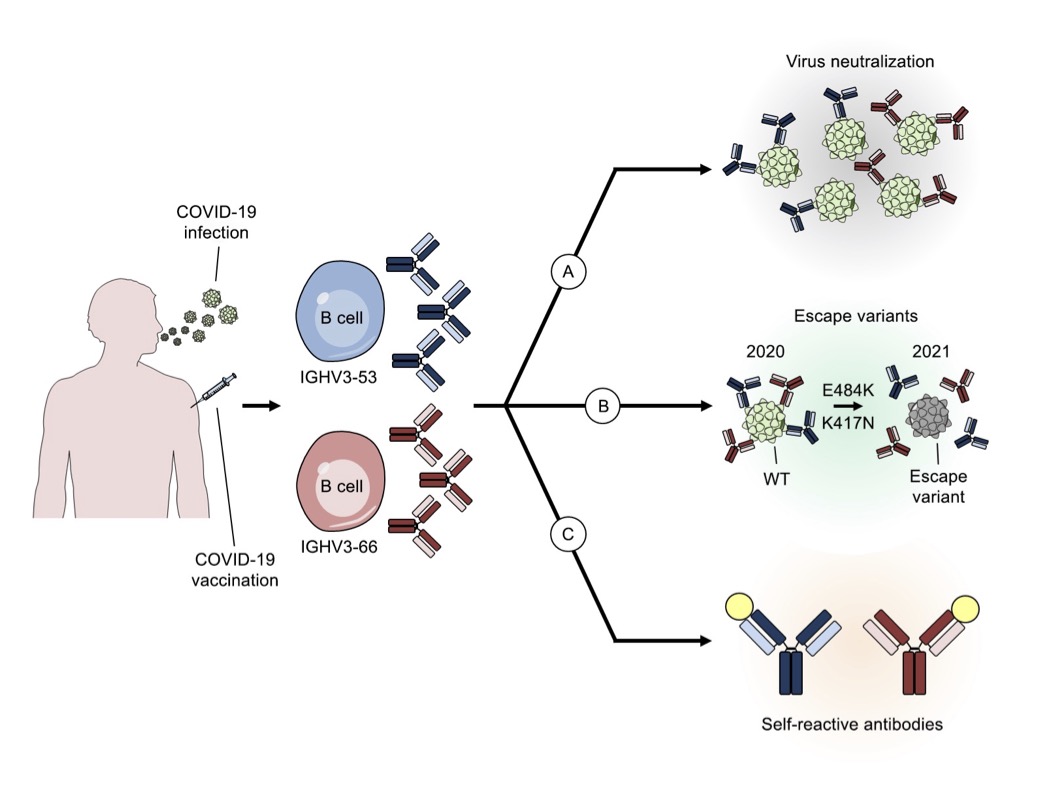
The cryptic role of IGHV3-53 and IGHV3-66 antibodies in COVID-19. Fonte: Andreano, Rappuoli, Journal of Experimental Medicine, 3 marzo 2021.
Inoltre, un ruolo preminente nella genesi delle trombosi potrebbe essere giocato dagli autoanticorpi antifosfolipidi, che sono stati osservati almeno nella metà dei pazienti affetti da piastrinopenia autoimmune (immune thrombocytopenia, ITP), i quali, paradossalmente, hanno anch'essi un maggior rischio trombotico venoso e arterioso. Proprio gli anticorpi anti fosfolipidi potrebbero essere la chiave interpretativa del binomio apparentemente incomprensibile piastrinopenia-ipercoagulazione. Condurre una ricerca approfondita sulla plausibilità biologica dell’associazione tra trombosi e vaccini potrebbe tra l’altro guidarne il miglioramento nel prossimo futuro.
E non si tratta solo del vaccino di AstraZeneca, che potrebbe essere stato solo il campanello di allarme. Infatti le stesse (fortunatamente poche) emergenze sono state registrate anche dove è stato somministrato solo un vaccino a mRNA (Pfizer o Moderna), come in gran parte dei già vaccinati in Italia e in tutti i vaccinati in USA.
Un rapporto statunitense pubblicato dal CDC ha segnalato 113 decessi (sempre in assenza di prova definitiva del collegamento al vaccino) dopo 13 794 904 dosi somministrate, di cui il 65% tra pazienti ospitati in hospice, case di riposo o comunità di recupero.
In questa luce, riveste grande rilevanza il recente lavoro di Emanuele Andreano e Rino Rappuoli che ha individuato le regioni geniche specifiche che codificano per due linee germinali principali (denominate IGHV3-53 e IGHV3-66) di anticorpi neutralizzanti la proteina spike di SARS-CoV-2 impedendo il suo legame con l'ACE 2 (angiotensin-converting enzyme 2), il recettore usato dal virus per infettare le cellule umane.
Gli anticorpi IGHV3-53/ IGHV3-66 possono essere aggirati da alcune varianti come le 501Y.V2, B.1.1.28.1 e B.1.1.248, isolate in Sud Africa, Brasile e Giappone rispettivamente e sono in qualche modo collegati alla produzione di autoanticorpi antifosfolipidi, ritrovati nel sangue dei malati a prognosi più infausta per Covid-19, che interferiscono con la coagulazione e con l'azione dell'interferone naturale contro il virus.
Andreano e Rappuoli sostengono che, se la loro ipotesi di ricerca è corretta, i prossimi vaccini dovranno essere ingegnerizzati in modo da evitare la risposta immunitaria mediata da IGHV3-53/ IGHV3-66, per bloccare sia la propagazione delle varianti sia la generazione di autoanticorpi potenzialmente pericolosi.
Tuttavia, la situazione in cui ci troviamo avrebbe imposto di proseguire la campagna vaccinale durante lo svolgimento delle indagini. È imperativo da un lato continuare a vaccinarsi guadagnando tempo sul diffondersi delle varianti, che possono sabotarne l’effetto. Dall’altro approfondire con il massimo rigore la natura di questi eventi rari che alimentano un clima di incertezza.


