
Simonetta Pagliani raccoglie qui quanto sappiamo, a oggi, del long-Covid in età pediatrica, facendo riferimento agli studi più recenti in materia; il tema s'interseca inevitabilmente anche con la valutazione rischi-benefici dei vaccini nei più giovani.
Crediti immagine: Kelly Sikkema/Unsplash
Anche se, nell'età pediatrica, la gravità della malattia prodotta da tutte le varianti finora emerse di SARS-CoV-2 è minore che negli adulti, non è certo che si comporti in questo modo anche l'incidenza delle sue sequele a lungo termine: i dati in proposito sono troppo differenti per essere del tutto attendibili.
Per fare riferimento agli studi più recenti, un'indagine norvegese su 700.000 bambini e adolescenti, pubblicata nel gennaio di quest'anno, ha trovato che l'uso dei servizi medici di base dei soggetti positivi al test era più che triplice rispetto a quello dei coetanei negativi, nel primo mese dall'infezione; nei sei mesi successivi, però, l'accesso ai servizi era aumentato solo nei bambini in età prescolare, per lo più per disturbi respiratori. Si può supporre che i ragazzi più grandi siano riluttanti a rivolgersi al medico di famiglia per malesseri indefiniti o di natura psichica, a causare i quali, peraltro, è spesso difficile distinguere se sia stato il virus o il lockdown. Lo studio Children and Young People with Long Covid (CLoCk), appena pubblicato su The Lancet Child and Adolescent Health, ha indagato con un questionario dettagliato i sintomi fisici e mentali di quasi 7.000 adolescenti, la metà dei quali con un test PCR positivo: a tre mesi dal tampone, accusava stanchezza inspiegata, cefalea, vertigini, mialgia dopo esercizio fisico e fiato corto il 30% dei positivi contro il 16% dei negativi, ma la descrizione dei sintomi nei ragazzi dei due gruppi spesso coincideva.
Se è pur vero che il disagio psicologico derivante dalla sospensione dei contatti affettivi e sociali può avere un impatto drammatico negli anni formativi e ha lo stesso diritto di cura del disturbo mentale causato dal virus, la comunità scientifica avverte l'esigenza di una definizione condivisa del fenotipo clinico del long-Covid pediatrico, come prerequisito di ogni futura ricerca epidemiologica o interventistica. Una svolta sembra essere arrivata col nuovo anno, quando un gruppo di 120 esperti in vari settori sanitari - coordinato dallo stesso team leader dello studio CLoCk, Terence Stephenson, docente di pediatria di Oxford - ha preso in considerazione una cinquantina di affermazioni che sono state ridotte a cinque in una sequenza a tre fasi (chiamata "processo Delfi") e poi discusse in una conferenza di consenso virtuale. La definizione di long-Covid pediatrico che ne è emersa (e che è stata anche sottoposta al giudizio di un gruppo di otto adolescenti affetti dalla sindrome) è frutto di una visione non orientata al singolo organo ma necessariamente olistica, viste le enormi lacune conoscitive degli effetti a distanza di SARS-CoV-2 e descrive una condizione in cui bambini o giovani lamentano sintomi (di cui almeno uno, fisico) che:
- si sono palesati in continuazione con (o a distanza di tempo da) una diagnosi di laboratorio di Covid-19;
- hanno un impatto sulla vita quotidiana (familiare, di relazione o scolastica);
- persistono (anche con fluttuazioni) per almeno 12 settimane a partire dal test positivo;
- non possono essere spiegati da nessuna diagnosi alternativa
Oltre alla nebulosità del bersaglio, la ricerca sul long-Covid pediatrico ha finora dovuto fronteggiare la scarsa numerosità degli arruolati negli studi, l'assenza di gruppi di controllo, i follow-up di durata varia, la mancata diagnosi dei positivi asintomatici e la difficoltà di riscontrare, nei bambini esaminati, i fattori riconosciuti come predisponenti negli adulti. Mentre si sa che è a maggior rischio di sequele neurologiche chi sviluppa la rara sindrome infiammatoria multi-sistemica (MIS-C), a causa dell'attivazione endoteliale diffusa, che spesso coinvolge il cervello, non sono ancora disponibili sufficienti informazioni sugli esiti cerebrali a distanza dei bambini che manifestano una Covid-19 poco grave, con pochi o assenti sintomi neurologici durante la malattia acuta. Probabilmente, alcuni fattori della patogenesi di long-Covid multiorgano che sono rilevanti per gli adulti, come la persistenza di microtrombi nei vasi di polmone e cervello, lo sono meno per i bambini, mentre altri fattori, come l'eccessiva risposta infiammatoria con rilascio di citochine neurotossiche, possono avere uguale importanza.
Conseguenze post-virali di natura autoimmunitaria sono, poi, paventate da due recenti indagini, una tedesca e una statunitense, che hanno notato in bambini e adolescenti un aumento d'incidenza del diabete di tipo 1, nel corso della pandemia.
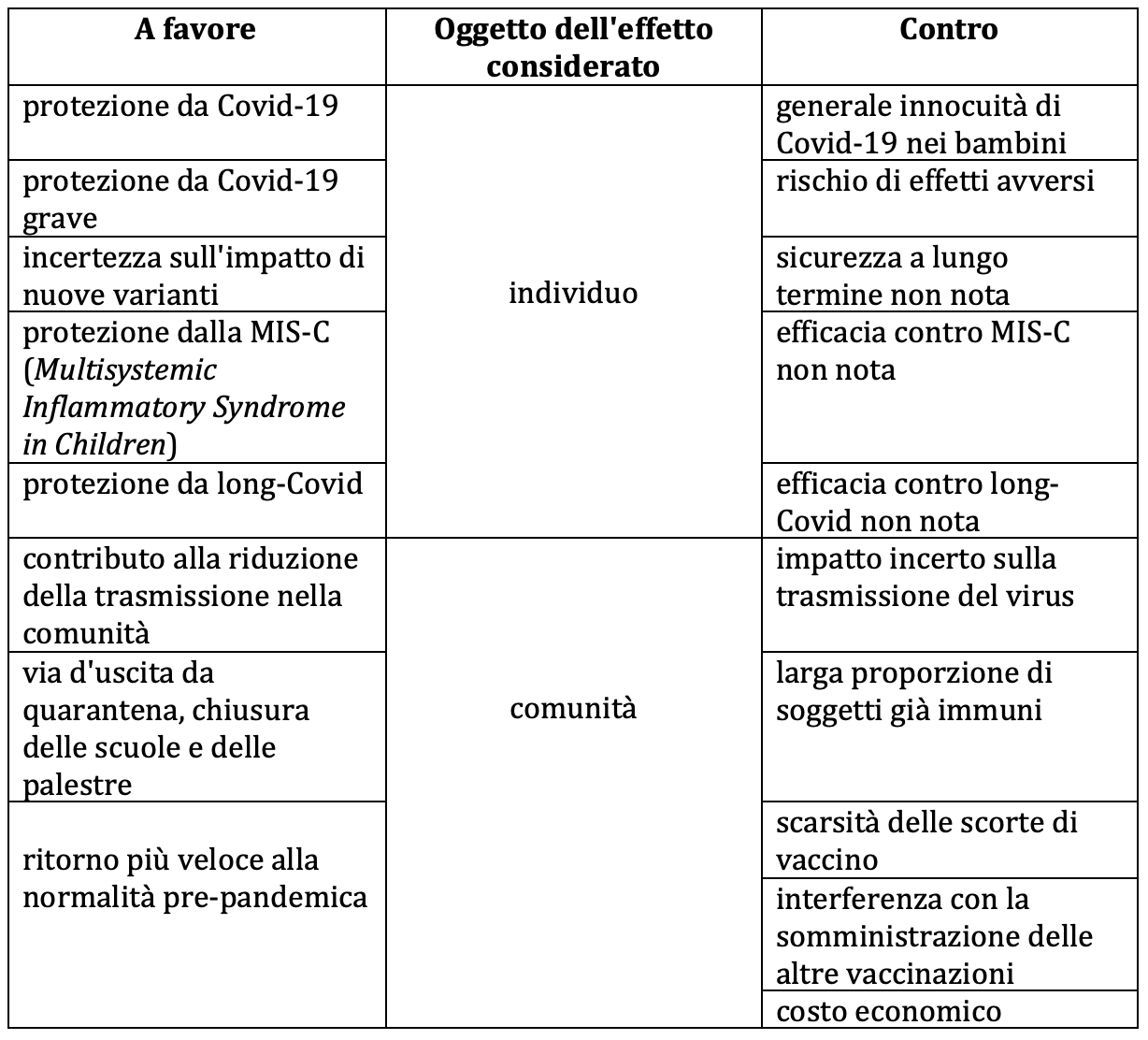
La corretta ponderazione del long-Covid pediatrico s'interseca inevitabilmente con la valutazione del rapporto rischi-benefici della vaccinazione anti Covid-19, specie nelle età più precoci. Dopo aver revisionato la letteratura scientifica disponibile, un gruppo di ricercatori dell'Università di Friburgo ha sintetizzato tutte le prove pro e contro fin qui acquisite, ma ha chiarito di non voler prendere posizione sul versante decisionale in una materia tanto complessa e sensibile. Tra le osservazioni sull'utilità del vaccino pediatrico, la principale sembra riguardare le moderate manifestazioni di Covid-19 nei bambini: numerosi studi europei provano che solo il 2% dei sintomatici deve essere ricoverato e < 0,2% richiede una terapia intensiva; i dati statunitensi sono moltiplicati per 10, ma spesso includono bambini positivi al tampone, però ricoverati per altre patologie, osservazione che vale anche per le morti infantili per Covid-19 (lo 0,005% del totale dei contagiati e lo 0,7% dei ricoverati). In conseguenza di queste percentuali, sarebbe logico evitare il vaccino nei bambini sani, per riservarlo a quelli con immunodeficienze, tumori, sindrome di Down, neuro-disabilità, malattie cardiache, polmonari e renali, obesità e diabete o altre malattie che possono aggravare Covid-19. Esistono però due riserve: la notazione che le attuali varianti, percentualmente poco dannose ma molto diffusive, finiscono per produrre un numero grande di casi gravi, dato il gran numero d'infettati, e l'incognita della patogenicità di possibili nuove varianti. Inoltre, basterebbe "buttare l'occhio" appena più in là dei confini del mondo protetto dalla ricchezza o dal welfare, per vedere drasticamente ridotto il numero dei bambini "sani", sia tra quelli che vivono ai margini delle megalopoli, in ambienti sovraffollati di adulti non vaccinati, sia tra quelli con un sistema immunitario già alle prese con malnutrizione, dissenteria, dengue, TBC, anemie e arresto dello sviluppo.
Poiché i bambini infettati possono trasmettere il virus proprio come gli adulti, si ritiene, in generale, che avrebbe una forte ragion d'essere la vaccinazione dei bambini conviventi con fragili o immunodepressi, per proteggere questi ultimi; tuttavia, gli studi sulla trasmissione del virus da parte dei vaccinati parlano di sostanziale riduzione (sembra che le cariche virali in chi contrae l'infezione dopo la vaccinazione siano più basse), ma non di eliminazione.
Mancano prove di letteratura anche sul ruolo del vaccino pediatrico nella prevenzione delle conseguenze a lungo termine long-Covid e la già citata MIS-C (Multisystem Inflammatory Syndrome in Children), una condizione immuno-mediata che si manifesta nello 0,1% degli infettati 2-6 settimane dopo l’infezione acuta, richiede molto spesso il ricovero in terapia intensiva, ma si risolve completamente nella maggior parte degli affetti, nel giro di mesi (mortalità dell'1-2%).
Infine, alcuni pediatri sostengono che un'infezione primaria con SARS-CoV-2 nella prima infanzia (età in cui produce una malattia lieve o inapparente), seguita da una seconda esposizione in età adulta, potrebbe portare all'immunità di popolazione più efficacemente dell'immunizzazione di massa, com'è successo con i coronavirus comunemente circolanti. Tutte queste incertezze trovano un contrappeso nella sicurezza che il vaccino previene se non l'infezione, almeno le forme gravi di malattia (rare, ma possibili anche nei bambini). Vale, dunque, la pena di somministrarlo anche tra i 5 e gli 11 anni, ma a un solo patto: che esso sia sicuro. L'unico vaccino per quest'età finora disponibile in Europa è quello con tecnologia mRNA di Pfizer a un terzo del dosaggio destinato agli adulti (10 µg rispetto a 30 µg), in due dosi nel muscolo deltoide distanziate di tre settimane. È vero che gli studi autorizzativi di questo prodotto hanno arruolato circa 2.000 soggetti di 5-11 anni, un numero troppo basso per evidenziare gli effetti avversi rari, ma, dopo la sua immissione in commercio, il vaccino è stato iniettato a milioni di adolescenti (quasi 9 milioni solo negli USA, a fine dicembre 2021), dimostrandosi molto sicuro, come risulta dai dati di sorveglianza riportati su Morbidity and Mortality Weekly Report e raccolti dal Vaccine adverse reporting system (Vaers), il sistema gestito dai CDC, Centers for disease control and prevention, e FDA, Food and drug administration (a cui volontariamente possono accedere sia genitori sia operatori sanitari) e da un altro sistema via smartphone, chiamato v-safe.
Nella parte opposta del mondo, dove contingenze politiche, economiche e climatiche impediscono l'uso dei vaccini a mRNA, si è realizzato un vaccino pediatrico a subunità proteica, coniugato, sul modello dei vaccini più utilizzati dai bambini; si tratta del vaccino cubano Soberana 02, che è efficace al 91,2% in due dosi più un richiamo con Soberana Plus. Al suo sviluppo nell’istituto statale Finlay dell’Avana ha partecipato il ricercatore del CNR Fabrizio Chiodo, che l'ha raccontato a Scienza in rete.
Fattori da considerare in relazione alla vaccinazione pediatrica; da Zimmermann P et al. Arch Dis Child 2022;107:e1



