
“Cominciate col fare ciò che è necessario, poi ciò che è possibile. E all'improvviso vi sorprenderete a fare l'impossibile.”
Francesco d'Assisi
All’esperienza cubana nello sviluppare vaccini contro Covid-19 e nel somministrarli alla quasi totalità della propria gente, lo scorso 23 febbraio Scienza in rete ha dedicato un webinar (può essere ascoltato integralmente qui). Il confronto ha lasciato aperti molti temi che ci sembra bene riprendere (anche con spirito critico) e che dovrebbero essere al centro di una riflessione soprattutto per chi guarda alla salute pubblica come primo criterio delle scelte.
Incamminandoci su questo percorso di riflessione, emerge prepotente che quello che ci serve e ci servirà sempre di più nei prossimi mesi (anni?) di pandemia è mettere al primo posto la solidarietà collettiva. Cosa che, al contrario, non si può dire che abbia caratterizzato finora la gestione dell’emergenza. Anzi. Le disuguaglianze sono evidenti e persistenti, ed erano prevedibili dal precoce commento del Nobel per l’economia Joseph Stiglitz: “Mentre la pandemia ha rivelato le enormi spaccature nei paesi del mondo, è probabile che la pandemia stessa aumenti le disparità, lasciando cicatrici di lunga durata, a meno che non vi sia una maggiore dimostrazione di solidarietà globale e nazionale”. Disuguaglianze tra Paesi con basso e alto redito sin dalla conduzione degli studi clinici e nella disponibilità di vaccini e trattamenti per Covid-19. Il fallimento di Covax, il programma delle Nazioni Unite per rendere disponibili i vaccini alle popolazioni del Sud del mondo, è sotto gli occhi di tutti con la distruzione di milioni di dosi di vaccino inutilizzate e scadute in molte nazioni africane dove i tassi di copertura sono ancora drammaticamente bassi.
Rispetto al ruolo (inadeguato? Insufficiente?) dell’Oms ci ritroviamo a farci le stesse domande di sempre. Quello che invece abbiamo visto succedere nello sviluppo dei vaccini contro Sars-CoV-2 è che il sistema pubblico si è trovato a finanziare sostanzialmente un monopolio privato, perdendo di vista i diritti e gli interessi collettivi. Lasciando inespressa la solidarietà collettiva.
Esiste anche una solidarietà nella ricerca che potrebbe essere importante lasciar emergere per il bene di tutti. Se cerchiamo in PubMed le pubblicazioni cubane scopriamo che compaiono a partire dal 1990 e sono poco più di 9000 (quelle italiane sono 100 volte tanto). Questo non necessariamente è indice di poca ricerca significativa, ci dice piuttosto che l’accesso come autori alla letteratura scientifica indicizzata e con impact factor non è per tutti. Il mercato dell’editoria (anche) scientifica si appoggia sempre più sul meccanismo di Open Access che prevede un contributo indicativo di 2000 euro per ogni pubblicazione. Meccanismo che emargina, a priori, la ricerca “povera”, quella dei Paesi in cui 2000 euro rappresentano ben più del valore di uno stipendio medio annuo.
Lungimiranza, visione, investimenti
Quello che ha reso possibile la ricerca e la produzione dei vaccini cubani è il risultato di una visione lungimirante e di un investimento: qualcosa che l’Italia non solo non ha fatto, ma che non ha ancora capito di dover fare, così che per i vaccini anti Covid-19 si è subalterni ai tempi di consegna e al prezzo dei produttori. Dei 12 vaccini anti Covid-19 autorizzati all’uso senza limitazioni e dei 19 ad uso limitato, 3 sono cubani.
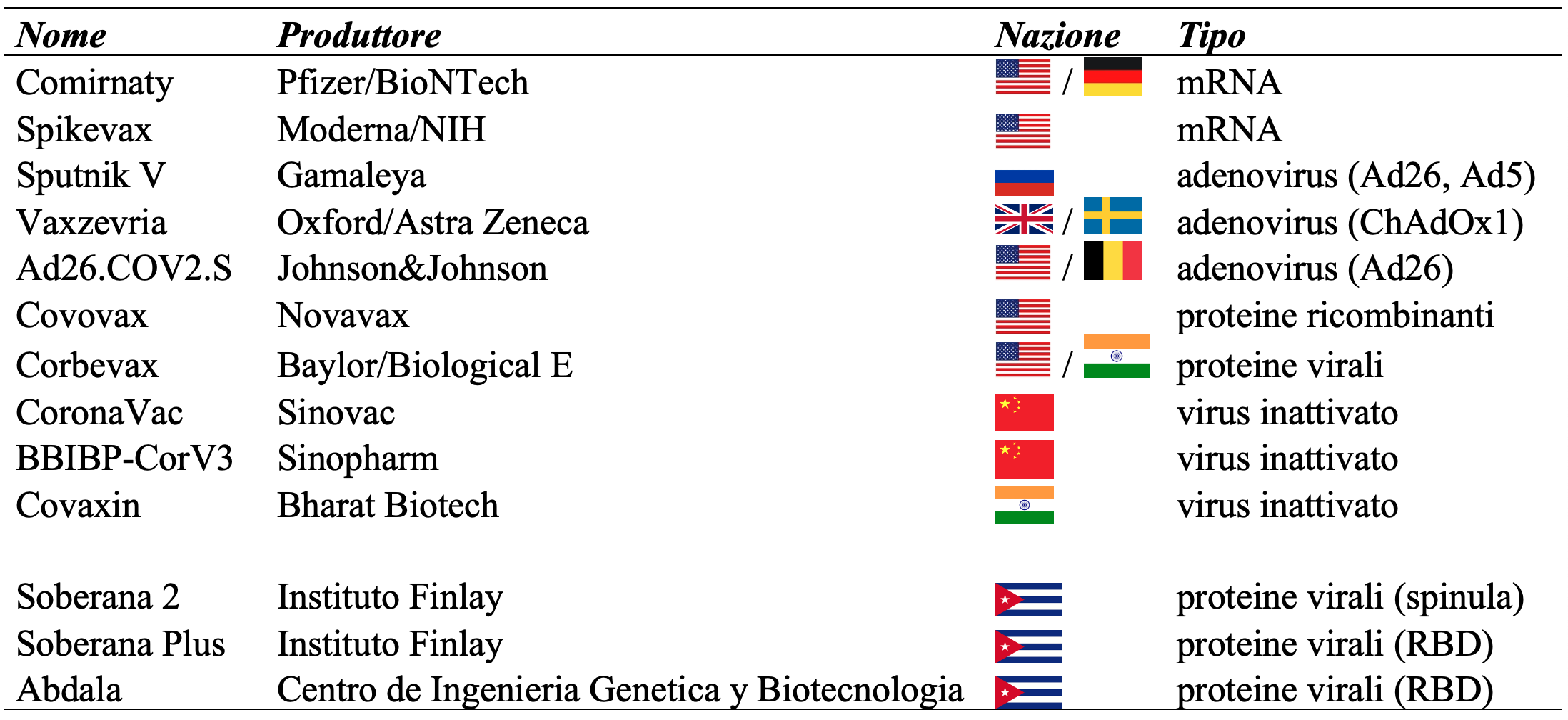
Caratteristiche dei 10 vaccini leader mondiali e dei 3 vaccini cubani in uso
È una storia che risale indietro nel tempo fino agli anni ’90. La ricerca cubana di oggi sui vaccini è figlia di quelle scelte, di quella lungimiranza e di quell’investimento, quando nel 1991 venne fondato l’Istituto Finlay dedicato ai vaccini e farmaci biologi cubani. Giovani tecnici e biologi vennero inviati nel mondo a imparare le nuove biotecnologie e lo sviluppo dell’immunologia. Alcune decine vennero anche da noi grazie a uno scambio tra Italia e Cuba stipulato dall’allora ministro degli esteri Giulio Andreotti. Con personale preparato e aggiornato, Cuba nel 2012 ha fondato BioCubaFarma, la principale holding cubana del settore farmaceutico e biotecnologico con sede all’Avana, formata da 32 imprese con 65 unità imprenditrici di base e 80 linee di produzione. Inoltre, le attività del Centro d’Ingegneria Genetica e Biotecnologia e del Centro d’Immunologia Molecolare sono all’avanguardia in alcuni settori come quello oncologico. Un’organizzazione, programmazione e investimento nell’attività della ricerca molto più avanzati di quanto sinora fatto sia a livello europeo che italiano dove un’Agenzia della ricerca non è stata ancora istituita, inoltre il finanziamento alla ricerca rispetto al Pil è esiguo (1,4% in Italia al ventisettesimo posto in ambito Ocse).
Promuovere conoscenza con la partecipazione
La storia dei vaccini cubani contro Covid-19 è una sfida che una piccola isola come Cuba, sotto embargo internazionale imposto dagli Stati Uniti dal 1962 e quindi con limitate risorse, ci lancia nell’ambito della ricerca: un contesto basato sulla collaborazione e condivisione tra pari. Per rimanere nell’ambito vaccinale e in particolare anti Covid-19 si potrebbe pensare a uno studio di non superiorità tra alcuni dei vaccini in uso. Sarebbe innovativo (finora non si è fatto) e corretto, considerando non etico pianificare oggi un trial contro placebo disponendo di vaccini efficaci e sicuri. Sono molte le domande ancora senza risposta per un uso appropriato dei vaccini anti Covid-19: la durata nel tempo della risposta anticorpale, la risposta alle varianti, la necessità di booster, chi vaccinare in futuro, effetti avversi a distanza… Sarebbe un atto concreto di solidarietà collettiva nella ricerca e nelle politiche per la salute che potrebbe, anzi dovrebbe, coinvolgere da subito i ricercatori del Sud del mondo a collaborare alla pari tra pari sinora esclusi dalla sperimentazione di vaccini e farmaci.
Ma perché fermarsi qui? Perché non coinvolgere anche i cittadini, destinatari finali dei risultati della ricerca, nella definizione di uno studio di questo tipo? I cubani l’hanno fatto pianificando la loro campagna vaccinale. Già nel 2009, dopo l’esperienza di H1N1, una pandemia di segno e impatto ben diverso dall’attuale, l’Unione Europea e tante agenzie internazionali per la salute avevano avviato una riflessione su come ricostruire la fiducia verso le istituzioni e su come coinvolgere la società civile nei processi e nelle scelte della ricerca. Ne sono nati documenti, strategie e raccomandazioni come il programma Science with and for society, incluso in Horizon 2020, che terminava il suo percorso proprio alla vigilia dell’arrivo della Covid-19. Tutti prevedevano strategie e modalità per coinvolgere i cittadini nelle scelte che riguardano la scienza e la salute.
Purtroppo, in questi ultimi due anni si è fatto ben poco in questo senso. Forse non si poteva fare altrimenti, forse, al contrario è stato un grosso errore. Il coinvolgimento dei cittadini darebbe più strumenti per il confronto verso gli esitanti e chi rifiuta la vaccinazione, aiuterebbe la compliance verso le misure da seguire, soprattutto, moltiplicherebbe gli attori impegnati nel supportare le decisioni. Ci sembra sempre più evidente che senza una visione e una pratica di solidarietà e di partecipazione, globali come è la pandemia, lo stato di emergenza e di impreparazione continuerà. Vale la pena rifletterci.


