
Visita negli ambulatori dell'INMP.
“A cosa serve curare le persone per poi lasciarle nelle condizioni che le hanno fatte ammalare?”, si chiede Sir Michael Marmot in apertura del convegno “L’Italia per l’equità nella salute”, tenutosi a Roma il primo dicembre presso l’Istituto nazionale per la promozione della salute delle popolazioni migranti e il contrasto delle malattie della povertà (INMP). Un’occasione importante per presentare un Rapporto nato dalla collaborazione fra INMP, Agenzia nazionale per i servizi sanitari nazionali (AGENAS), Istituto Superiore di Sanità (ISS), Agenzia italiana del farmaco (AIFA).
Il documento sintetizza i principali dati sulle disuguaglianze di salute in Italia (come i tre anni di differenza di speranza di vita fra laureati e chi ha il titolo dell’obbligo), e fa il punto sui diversi fattori che determinano gli svantaggi di salute causati dalle condizione sociali, culturali ed economiche. A queste si aggiunge lo storico divario Nord-Sud, in un continuum che chiama in causa stili di vita, sicurezza, rischi ambientali e sul lavoro, disagio psicosociale e accesso alle cure.
Disuguaglianza e stili di vita
Come spiega il Rapporto, “nel nostro Paese, a parità di età, molti degli stili di vita malsani sono in genere più frequenti tra i meno istruiti. Solo il 13% delle persone con alta istruzione fuma, percentuale che sale al 22% tra coloro che hanno frequentato al massimo la scuola dell’obbligo. Analogamente, solo il 7% di chi ha un titolo di studio elevato è obeso e il 52% è sedentario, contro il 14% e il 72% rispettivamente tra i meno istruiti. Lo stesso può dirsi del consumo inadeguato di frutta e verdura, ossia al di sotto delle 3 porzioni giornaliere, soglia non raggiunta dal 41% dei più istruiti, a fronte del 58% dei meno istruiti. Solo per l’abuso di alcol non sembrerebbe evidenziarsi una differenza statisticamente significativa tra i diversi livelli di studio (5,5% per l’alto e 7,3% per il basso)”.
L’Italia meno colpita ma non esente
Rispetto al resto d’Europa le disuguaglianze di salute in Italia sono meno pronunciate. Il nostro paese, infatti, “vanta il differenziale più basso d’Europa, con soli 4 anni di differenza per gli uomini e 2 per le donne. In posizione intermedia, ma peggiore rispetto all’Italia, si collocano Paesi dell’Europa occidentale come la Francia (6,8 anni tra gli uomini e 4,4 anni tra le donne) e l’Austria (7,8 anni e 5,3 anni, rispettivamente)”. Sulle cause di questa differenza si possono solo fare delle ipotesi: p profilai che essa vada ricondotta in parte a una alimentazione basata sulla dieta mediterranea ancora abbastanza diffusa, la presenza di uno dei pochi sistemi sanitari universalistici e una maggiore presenza delle reti familiari. Ma questo non toglie che le disuguaglianze evitabili interessino anche l’Italia in modo sensibile e che si debba fare di tutto per rimuoverle.

Schema esplicativo dei meccanismi di generazione delle disparità nella salute e dei relativi punti di ingresso per le politiche e gli interventi di contrasto.
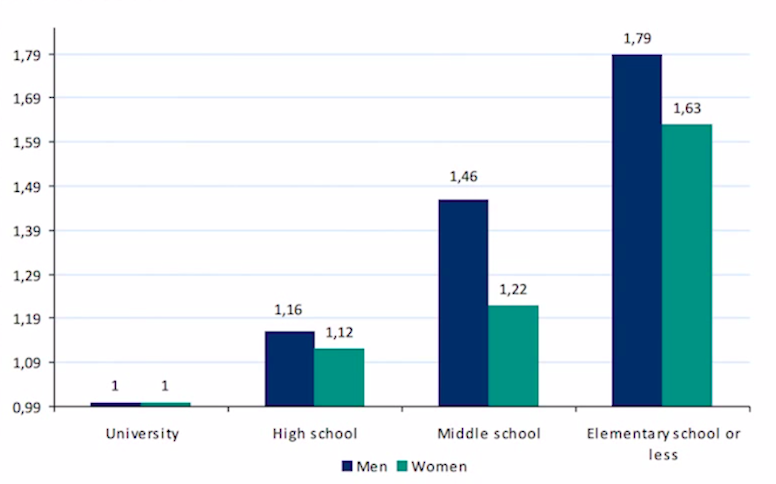
In Italia, negli ultimi 30-40 anni, i punti critici in cui pesano le disuguaglianze, si sono spostati in avanti. Si è quasi azzerato l’abbandono nelle scuole primaria e secondaria di primo grado ed è aumentata la partecipazione femminile. Tuttavia, l’Italia rimane agli ultimi posti in Europa per l’elevato numero di ragazzi e ragazze che nella minore età accumulano ritardi e poi rimangono fuori da percorsi di istruzione superiore o formazione professionale. Essi sono il 10% circa a 16 anni e il 20% a 18 anni. L’accesso e soprattutto la conclusione del ciclo di istruzione superiore rimangono ancora ambiti di forte differenziazione per origine sociale. Lo stesso vale per l’università, in cui il livello di abbandono, intorno al 40%, è elevatissimo.
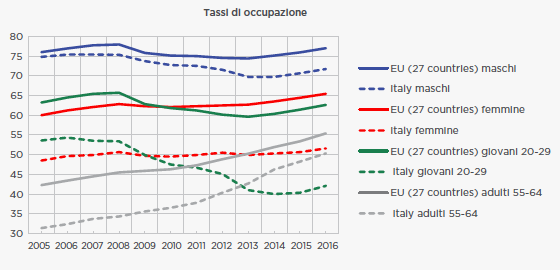
La crisi iniziata nel 2008 ha avuto un impatto molto forte sull’occupazione: il tasso di occupazione è sceso di quasi 4 punti per i maschi, mentre è in leggera ripresa per le femmine, anche se si è ancora ampliato il forte divario (quasi 14 punti) rispetto all’Unione Europea. Ancora più preoccupante il differenziale tra i giovani (20-29 anni), che è arrivato a superare i 20 punti percentuali. In forte ripresa solo il tasso di occupazione dei lavoratori adulti (55-64 anni), per lo spostamento in avanti dell’età pensionabile in Italia, che tuttavia rimane sotto quello europeo di 5 punti, confermando una tradizionale debolezza dell’occupazione Italiana, eccessivamente concentrata sui maschi delle età centrali.
Quali strategie?
Il Rapporto passa in rassegna anche le politiche che finora si sono misurate con il fenomeno delle Health Inequalities e abbozza le possibili strategie da seguire in Italia.
Secondo la ministra della Salute Beatrice Lorenzin, presente alla conferenza, proprio ora che l’Italia sta uscendo da una congiuntura economica sfavorevole e si appresta a coordinare la Joint Action europea sull’equità nella salute, è necessario intervenire in maniera coordinata per ridurre le disuguaglianze sociali. Il Ministero della Salute fa da apripista a una azione programmatica che si vorrebbe estesa a tutti gli ambiti di governo. Come sottolinea Giuseppe Ruocco, segretario generale del Ministero della Salute, “il programma Guadagnare salute è stato il primo passaggio importante in Italia dove abbiamo sperimentato un approccio intersettoriale, seguito dai bandi CCM”. Ora però si tratta di andare oltre, e il convegno è servito anche per invitare tutti gli operatori a commentare e integrare il documento strategico.
Qualcosa si sta muovendo, ma non basta
In ambito sanitario, l’ultimo Piano nazionale della prevenzione 2014-2018 ha orientato verso obiettivi di equità il contrasto delle disuguaglianze nell’esposizione ai fattori di rischio ambientali, biologici e comportamentali che si sviluppano nei diversi comparti (lavoro, scuola, comunità ecc.). “Anche le politiche dell’assistenza sanitaria si sono rivelate capaci di utilizzare adeguatamente alcuni strumenti di regolazione e di programmazione per presidiare l’equità nella salute (si vedano gli ultimi provvedimenti di aggiornamento della definizione e del monitoraggio dei Livelli essenziali di assistenza)” spiega il rapporto, “ma l’obiettivo di riduzione delle disuguaglianze di salute non è ancora inserito esplicitamente e organicamente in un piano di sviluppo di tutto il settore sanitario”.
Prevenzione
Se nella prevenzione gli screening alla mammella, collo dell’utero e colon retto hanno raggiunto buona parte della popolazione con una offerta attiva, nel caso delle vaccinazioni si hanno più difficoltà a raggiungere categorie come gli immigrati. Anche il counseling sanitario per la riduzione degli stili di vita a rischio - secondo le indagini compiute dagli estensori del rapporto - è affidato alla buona volontà di singoli operatori. “Solo un fumatore su due riferisce di aver ricevuto il consiglio di smettere di fumare, una persona su due in eccesso ponderale riferisce di aver ricevuto l’indicazione di perdere peso, appena il 30% degli assistiti riceve il consiglio di praticare attività fisica e solo il 6% dei consumatori di alcol a maggior rischio riferisce di aver ricevuto il consiglio di bere meno.” Per rendere l’azione preventiva più equa, il Rapporto indica una serie di misure in campo scolastico, comunitario, lavorativo, ambientale e familiare perché ogni misura venga valutata con gli strumenti dell’Equity Audit.
Accesso alle cure, ticket e liste d’attesa
Le disuguaglianze determinano anche un accesso alle cure e un buon uso del sistema sanitario differenziato. Con il regime delle esenzioni dai ticket e i LEA, il sistema italiano consente a tutti l’accesso ai servizi sanitari essenziali. Tuttavia, come rileva il Rapporto, “le barriere economiche all’accesso agiscono maggiormente per le cure non prescrivibili (come le cure dentarie), per quelle con lista d’attesa molto lunga o per accertamenti effettuati prima che un grave problema di salute venga diagnosticato”.
La spesa a carico dell’utente in sanità corrisponde a un quarto del totale e riguarda anche prestazioni importanti, come alcune visite specialistiche, e molte prestazioni assistenziali per i soggetti non autosufficienti. Secondo i dati EU-SILC, il 7,8% della popolazione (cinque milioni di persone) avrebbe rinunciato a una o più visite specialistiche e cure, pur avendone bisogno, il più delle volte per ragioni economiche. E non è di particolare conforto sapere che nella rinuncia alle cure “l’Italia è sostanzialmente in linea con la media europea, un po’ meno della Svezia (9,2%), un po’ più della Francia (6,3%), della Danimarca (6,9%) e della Germania (6,4%)”.
Per garantire un pieno accesso alle cure alcuni hanno proposto la diffusione in Italia delle assicurazioni private integrative, il cosiddetto secondo pilastro: soluzione che non piace agli estensori del Rapporto, a meno che non le si vedano confinate a garantire accessi più rapidi a una serie di prestazioni non essenziali o a certe aree della lungodegenza e della disabilità. Diversamente “la copertura attraverso un secondo pilastro comporterebbe necessariamente una perdita di equità nel sistema sanitario. Una progressiva espansione di questa modalità di accesso alle prestazioni da parte della popolazione più benestante rischierebbe alla lunga di rompere l’universalismo del SSN e creare un sistema migliore per chi può garantirsi una assicurazione privata, a pagamento o con copertura della propria azienda o del proprio ordine professionale”.
Per ridurre il fenomeno della rinuncia alle cure causata dalla combinazione liste d’attesa e ticket sarebbe invece preferibile rendere più facilmente disponibile l’offerta pubblica e privata accreditata attraverso la messa a disposizione delle agende elettroniche, così come differenziare le prime visite dalle visite di controllo, e infine migliorare i meccanismi di accesso alla prestazione in base a priorità e appropriatezza”.
Un governo clinico più equo
Un altro capitolo del Rapporto esplora i modi di migliorare l’equità nel governo clinico attraverso la produzione di linee guida, percorsi diagnostici-terapeutici e Health technology assessment che rendano l’accesso all’assistenza e alle innovazioni tecnologhe in campo sanitario non discriminatorie sia su base sociale sia su base geografica. Protagonisti di un accesso più efficace e facilitato della popolazione ai servizi clinici e preventivi sono ovviamente i medici, che il 2 dicembre hanno presentato in un convegno Fnomceo il loro manifesto su salute globale ed equità, oltre ad avviare un corso di formazione dedicato al tema.
La salute in tutte le politiche
La promozione dell’equità nella salute non riguarda solo l’azione del Ministero della salute e dei suoi operatori, ma di tutte le articolazioni di governo, centrale e locale. E in linea di principio ogni provvedimento quanto meno nella sfera del welfare dovrebbe essere valutato anche con le lenti dell’equità: dalla legislazione sul lavoro alle revisioni del regime pensionistico. “Le disuguaglianze nella speranza di vita tra le diverse carriere professionali (fino a tre anni di differenza di aspettativa di vita, a 65 anni, tra le professioni operaie e quelle dirigenziali, tra gli uomini), richiedono interventi di perequazione dell’età pensionabile e dei benefici pensionistici”, spiega il Rapporto.
Prime prove di collaborazione fra diversi enti e livelli di governo sono arrivate dalla tavola rotonda del convegno del primo dicembre a cui hanno partecipato, oltre agli autori del documento e il Ministero della Salute, i segretari generali dei principali Ministeri coinvolti (Lavoro e delle Politiche Sociali, Istruzione, Ambiente), i rappresentanti della Commissione Salute Conferenza Stato Regioni, ANCI, INAIL, il Capo Dipartimento dell’Amministrazione Penitenziaria e il Presidente del Consiglio Superiore di Sanità.
La tavola rotonda ha messo in luce come, per quanto diversi attori possano essere uniti nell’obiettivo generale, priorità, metodi e responsabilità restano molto diversi. Quali sono, dunque, i prossimi passi? Risponde Giuseppe Costa, coordinatore del Gruppo di lavoro estensore del Rapporto, che definisce prima di tutto obiettivi a breve termine, come “continuare a fare pressione per allargare la platea e avanzare una proposta di regia che definisca delle priorità”, ma anche cominciare a monitorare le iniziative già in corso rivolte al contrasto delle disuguaglianze di salute. Per far questo bisognerebbe prima di tutto colmare le lacune relative ai dati socio-economici in ambito sanitario continua Costa, “che permetterebbero di comprendere se le prestazione sono distribuite in una maniera che tenga conto delle condizioni generali di vita dell’individuo, della sua eventuale povertà, del suo isolamento”.
Secondo Beatrice Lorenzin, l’Italia ha le carte in regola per ridurre le disuguaglianze di salute: “L'Ocse ci ha ampiamente promosso dal punto di vista sanitario. La preoccupazione è che le politiche messe in atto in questi anni non vengano calate nella realtà locali”.
Volontari uniti contro povertà ed emarginazione
Importante che venga coinvolto anche il mondo del volontariato e delle fondazioni, che attraverso l’emissioni di Social impact bond destinati alla riduzione delle ineguaglianze potrebbero anticipare risorse finanziarie a copertura della differenza fra il costo attuale degli interventi e il risparmio futuro del sistema sanitario o dell’ente pubblico in termini di minori costi assistenziali. Per questo il Rapporto insiste anche sulla necessità di promuovere l’adozione di bilanci sociali per la pubblica amministrazione, in modo da poter contabilizzare i guadagni generati degli interventi a favore dell’equità.
Da parte del mondo dell’associazionismo arriva la richiesta di un riconoscimento del proprio ruolo non parallelo ma integrato alle politiche sanitarie sul territorio. Un esempio è il progetto Microaree dell’Azienda sanitaria di Trieste, con interventi in 13 piccole frazioni di dimensione compresa tra i 500 e i 2.500 abitanti, da parte di operatori sanitari presenti nei caseggiati popolari con maggiori problemi di reddito e integrazione sociale. Significativi anche gli interventi di supporto ai immigrati in transito a Milano in Stazione centrale e a Porta Venezia (prevalentemente su siriani ed eritrei), e a Roma su sinti, Rom e camminanti, in cui le ASL locali hanno lavorato fianco a fianco con il volontariato laico e religioso.
Per approfondimenti: Disuguaglianze di salute.



