
Mentre l'aumento del numero di casi aumenta la preoccupazione, abbiamo ancora pochi dati sui reali rischi di esposizione nei diversi contesti; per capire cosa dobbiamo aspettarci, e quindi cosa possiamo fare, possiamo quindi solo ragionare con i dati noti finora.
Nell'immagine: Il quarto stato. Giuseppe Pellizza da Volpedo, 1898-1901. Elaborazione di Scienza in rete.
Dopo mesi di rilassamento, la crescita del numero dei casi confermati di Covid-19 osservata negli ultimissimi giorni (la famosa “seconda ondata”) ha di colpo fatto decollare il grado di ansietà dei media e dell’opinione pubblica. Come già succedeva nella prima fase, il governo ha subito risposto emanando una serie di provvedimenti: l’ultimo è il DPCM del 19 ottobre 2020, che fornisce un significativo numero di ulteriori indicazioni e regole di distanziamento i cui effetti, tuttavia, non sono affatto facilmente predittibili a priori.
Purtroppo, la carenza di dati utili sui reali rischi di esposizione in diversi contesti fa sì che sappiamo molto poco sulle occasioni in cui è più probabile che si diffonda l’infezione: quanto sono davvero sicure le scuole? e quanto i posti di lavoro? e quanto non lo sono i trasporti, specie nelle grandi aree metropolitane? e le persone anziane come si possono proteggere dai rischi? E quali saranno i rischi ospedalieri e per il personale sanitario in questa seconda ondata rispetto alla prima?
Quindi, anche per rispondere alla domanda più ovvia: “cosa dobbiamo aspettarci?”, possiamo solo ripartire dai dati di fatto a ora noti e provare a ragionare con strumenti elementari.
Dalla prima alla seconda ondata
La prima ondata epidemica ha colpito con effetti devastanti alcune aree relativamente ristrette del paese facendo collassare il sistema dalla fase diagnostica a quella di cura in quelle aree. Questi effetti sono stati idoneamente chiariti solo quando l’Istat ha pubblicato i dati sugli eccessi di mortalità per comune (Istat 2020b), che hanno reso giustizia alle lunghe teorie di camion militari che partivano dalla provincia di Bergamo carichi di bare. Per converso, nella maggior parte del paese, grazie all’implementazione dell’isolamento generalizzato (“lockdown”) quando ancora l’epidemia non era dilagata ovunque, la proporzione di persone infettate, stimata dall’indagine nazionale di sieroprevalenza dell’Istat, è stata vicina al 2,5%, pur con ampie variazioni geografiche. La gran parte della popolazione è quindi ancora suscettibile e potenzialmente a rischio.
Dopo un’estate un po' all’insegna del “liberi tutti”, la documentata risalita dell’indice di riproduzione Rt (ISS 2020) era chiaramente attesa, in conseguenza della riapertura generalizzata delle scuole, delle attività produttive e della mobilità che questo implica. Tuttavia, anche se fino a pochi giorni fa i dati della pandemia descrivevano un quadro differente da quello della scorsa primavera (per esempio perché la metà dei casi identificati ora era asintomatica, o anche perché l’età media di infezione era minore – coinvolgendo quindi mediamente gruppi di età a minor rischio), l’ultima settimana ha fatto risuonare preoccupanti campanelli di allarme, con il ritorno dello stress nel sistema di conferma e tracciamento dei casi, ma anche nel sistema di assistenza ospedaliera. Tenendo in più conto del fatto che, purtroppo, il confinamento territoriale dell’epidemia, frutto del successo del tempestivo lockdown, non sussiste più, visto l’attuale quadro di circolazione del virus sull’intero territorio nazionale (ISS 2020).
L’accelerazione attuale e i “nuovi” punti critici del sistema
Ripartiamo quindi dall'accelerazione osservata nel corso dell’ultima settimana, del ritmo di crescita delle dimensioni chiave per la tenuta del sistema, ovvero i numeri assoluti di ospedalizzati e di terapie intensive (Figura 1), usando come illustrazione il caso della Lombardia, dove l’accelerazione appare più evidente che altrove, con un ritmo medio di crescita (esponenziale) del numero di casi ospedalizzati del 13% per giorno.
La situazione in Lombardia
Questi ritmi sono ancora distanti da quelli osservati in Lombardia nella prima ondata, quando avevamo osservato crescite giornaliere anche del 30%. In realtà, come già notato (Manfredi et al, 2020), le accelerazioni che stiamo osservando oggi sono figlie di fenomenologie passate almeno da 15 giorni, quando questi soggetti ospedalizzati si sono infettati, dunque grossomodo nella fase di riapertura delle attività a partire dal mese di settembre. Le domande importanti riguardano però quello che dobbiamo aspettarci d’ora in avanti e che tempi serviranno per vedere l’effetto di qualsiasi contromisura.
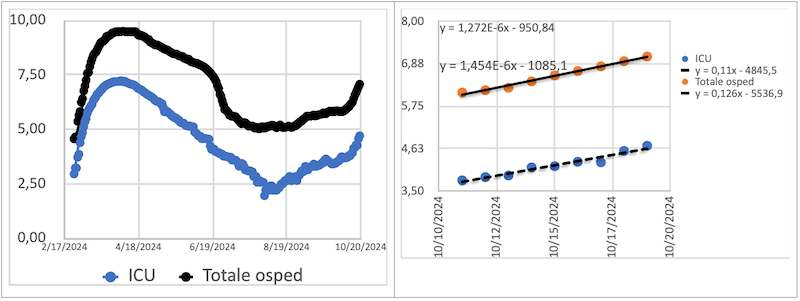
Figura 1. Numero assoluto di ospedalizzati e terapie intensive (ICU) in Lombardia (scala logaritmica): (grafico di sinistra) durante l’intero corso pandemico; (grafico di destra) durante la settimana 11-18 ottobre 2020 (con relative interpolanti lineari). Il grafico di sinistra mostra l’accelerazione dell’ultimissimo periodo attraverso il repentino cambiamento di pendenza di entrambe le curve, che indica la transizione a un più elevato ritmo di crescita esponenziale. La pendenza stimata nel grafico di destra quantifica tale ritmo di crescita esponenziale (vedi testo principale).
Il sistema di tracciamento non funziona più
I punti critici principali dato lo stato corrente di informazione sono principalmente i seguenti. Il primo dipende dall'ormai evidente sofferenza del sistema di conferma (mediante test) e tracciamento manuale dei casi, che appare essere arrivato – almeno nelle grandi aree metropolitane – a un punto di saturazione, anche in conseguenza del mancato contributo dell’app “Immuni”. Come sappiamo da molti studi matematici, il tracciamento manuale può funzionare, per interrompere le catene di trasmissione, se effettuato in modo tempestivo ed è fattibile finché l’epidemia è sufficientemente contenuta. Oltre un certo livello, la crescita esponenziale dell’epidemia non può più essere seguita dai tracciamenti, i contatti dei casi quindi non sono più tracciati (o non lo sono in tempi utili) e per conseguenza le catene di contagio non vengono più interrotte.
L’effetto più ovvio è che molti focolai di infezione non sono più circoscritti. Appare tuttavia anche un effetto più sottile ma potenzialmente molto importante, ovvero che l’indice di riproduzione, che è una media dei casi secondari dei soggetti infettivi non può, a parità di altre condizioni, che aumentare perché i casi secondari che non vengono tracciati, soprattutto quelli asintomatici, restano nella catena di contagio.
L'evoluzione dipende dall'interazione fra gruppi più a rischio e gruppi più protetti
L’aumento di Rt continuerà a carico dei gruppi con contatti sociali più a rischio, per fermarsi di fronte alla barriera eretta dai gruppi che tengono un comportamento sociale più prudente. Dove si trovi questa “barriera” è difficile da valutare perché richiede un modello concettuale più complesso del modello epidemico omogeneo che solitamente usiamo, basato su una matrice per età dei cosiddetti casi secondari sicuramente molto diversa da quelle che utilizziamo in circostanze ordinarie, e forse in continuo cambiamento secondo il grado di allarme nella società. Giusto per fare un esempio, se il gruppo critico nel guidare l’epidemia fosse una proporzione dei giovani e giovani adulti (diciamo delle classi di età da 15 a 30 anni) che frequentano le “movide” oppure tengono altri comportamenti non sicuri, allora l’epidemia avrebbe, nelle condizioni odierne, molto spazio per crescere perché a rischio ci sarebbero anche i genitori (e i nonni) di questi giovani. Questo semplicemente perché nelle famiglie l’uso di dispositivi di protezione è molto problematico. Quindi, spazio per milioni di persone da infettare prima che l’epidemia si sposti su un indice di riproduzione più basso. Comunque siano le cose, se Rt avesse un margine di incremento significativo rispetto ai livelli non bassi già raggiunti oggi (ISS 2020) in molte regioni italiane, allora le prospettive di controllo della seconda ondata cambierebbero radicalmente in modo pessimistico.
Ci avviciniamo pericolosamente a scenari di saturazione rapida delle terapie intensive
Infine, lo stress sul sistema di diagnosi riallungherebbe i ritardi temporali tra il momento di infezione e il momento in cui i casi di Covid compaiono nel sistema. Il grande lavoro svolto dalla prevenzione territoriale dalla primavera in poi aveva garantito un abbassamento significativo di questi ritardi portandoli dai 15 giorni (e molto di più nelle aree critiche della Lombardia) della prima onda a meno di 10 fino a prima della fase corrente. La saturazione del sistema di diagnosi non può che riampliare questi ritardi. Ognuno di questi fattori influenza i tempi di saturazione degli ospedali e delle terapie intensive. Nel nostro precedente lavoro su questa rivista (Manfredi et al, 2020) calcolavamo, per R0 prossimi a 3 - come stimati in molte regioni italiane nella prima ondata (Riccardo et al, 2020) - soglie molto basse di occupazione delle terapie intensive (dell’ordine del 4% del totale dei posti) oltre le quali una dichiarazione immediata di lockdown (almeno regionale) diventava inevitabile. Questi numeri erano la conseguenza di un’epidemia che raddoppiava i suoi casi ogni 2,5-3 giorni e che quindi sarebbe cresciuta ancora di 25=32 volte nel corso dei 15 giorni necessari al sistema per cominciare a “vedere” i primi effetti del lockdown.
Potremmo già essere oltre il tempo massimo
Questo tipo di scenario purtroppo torna inevitabile in questa seconda ondata e i due parametri critici per valutare i tempi di saturazione di ospedali e terapie intensive sono proprio, a parità di altre condizioni, rappresentati da Rt (meglio: dalla sua crescita ulteriore) e dalla possibile ri-amplificazione del ritardo temporale tra infezione e diagnosi. Se il tempo di raddoppio dei casi in terapia intensiva in Lombardia si mantenesse pari a quanto stimato nella settimana 12-18 ottobre (6,3 giorni, calcolato con l’usuale rapporto tra loge(2) e il tasso di crescita giornaliero riportato in Figura 1, dato dall’11%), allora il numero di posti letto attualmente disponibile – di poco superiore alle 1.000 unità verrebbe saturato (a partire dai 110 occupati al giorno 18 ottobre e in assenza di ulteriori interventi) in 20 giorni. Ma anche intervenendo immediatamente con nuovi provvedimenti, il ritardo medio sopra indicato di 15 giorni per potere “vedere” i primi risultati del nuovo intervento segnala che, in sintesi, si è già fuori tempo massimo.
Per non parlare della situazione in cui l’indice di riproduzione si rialzi causa la saturazione del sistema di tracciamento. Se per esempio risalisse a valori dell’ordine di 2,2 (scenario puramente ipotetico: come abbiamo spiegato non abbiamo dati per fare questa valutazione), servendosi delle ordinarie formule del modello SIR epidemico “omogeneo”, il tempo di raddoppio scenderebbe a 3,8 giorni. Ne segue che nei quindici giorni necessari a “vedere” i primi effetti benefici delle nuove misure, si osserverebbe in questa ipotesi una crescita dei casi in terapia intensiva di circa 16 volte, con un completo soverchiamento delle risorse disponibili. La situazione migliorerebbe in certa misura se si riuscisse a mantenere un ritardo molto più contenuto tra infezioni e diagnosi (e intervento sui casi gravi). Un obiettivo questo da garantire a qualunque costo.
Dove intervenire?
Nella corrente situazione critica, le considerazioni presentate quantificano lo stretto rapporto tra il mantenimento delle attività sul territorio per l’identificazione degli infetti (mediante rintracciamento dei contatti) e la capacità assistenziale in ospedale dei casi più severi. Sembra evidente che se le attività primarie perdono di vigore, l’assistenza ai pazienti con quadri clinici severi sarà non gestibile in termini assoluti e ritardi di identificazione e segnalazione al sistema di sorveglianza contribuiscono in modo determinante alla tempistica di efficacia degli interventi adottati. L’attività di rintracciamento dei contatti, in teoria, è in grado di interrompere la trasmissione se riesce a essere esaustiva e tempestiva, due obiettivi che con i numeri attuali non sono raggiungibili. Tuttavia, il contact-tracing anche su un numero parziale di casi contribuisce alla riduzione della diffusione dell’infezione.
Bisogna fare in fretta, anche con volontari e strumenti diagnostici meno precisi ma rapidi
Ci sono quindi due priorità da perseguire immediatamente. La prima è quella di sostenere e rinforzare, con qualsiasi mezzo, la capacità di individuazione degli infetti sul territorio. Dove le ASL non sono in grado di effettuare l’attività con il proprio personale è quindi prioritario reperire altre risorse anche non strutturate (studenti universitari, pensionati, eccetera) che con un addestramento anche minimo possono effettuare le telefonate di tracciamento dei contatti, svolgendo a mano quel compito che la app Immuni avrebbe potuto fare in automatico anche con esposizioni non riconosciute dai casi.
La seconda priorità è governare e velocizzare gli accertamenti di infezione. In questa situazione la tempestività è cruciale e i tempi di ritardo nella identificazione dei casi sono anche dovuti ai tempi di esecuzione dei tamponi molecolari. Per la diagnostica di casi con sintomi che devono essere trattati è irrinunciabile la qualità diagnostica, ma per tutte le altre occasioni, modalità di accertamento rapido, seppure meno sensibili, possono essere idonee, se più rapide e soprattutto ripetibili. Nel caso di ricerca di infezioni in gruppi di esposti con lo stesso rischio di infezione (colleghi di lavoro di un caso confermato, compagni di scuola, eccetra) il ricorso a esami in pool può accelerare i tempi delle indagini. Nel caso di screening in contesti altamente critici (RSA, ospedali...) gli accertamenti andrebbero eseguiti con una tempistica periodica ravvicinata e con sistemi non invasivi, come i test salivari. Introdurre i test rapidi in modo organizzato e verificabile e sostenere le attività di contact-tracing sono le due armi migliori che abbiamo per frenare la crescita nel numero di casi che richiedono cure ospedaliere, ma bisogna fare con urgenza.
Questo deve andare immediatamente di pari passo con richiami incisivi a tutti coloro che hanno sinora mantenuto comportamenti a rischio. E se necessario con ulteriori misure immediate di distanziamento.
Bibliografia
Manfredi P, Scalia Tomba G, Salmaso S (2020), I numeri del Covid-19 in Italia: maneggiare con cura. Scienza in rete.
Istat (2020a), Impatto dell’epidemia covid-19 sulla mortalità totale della popolazione residente primo trimestre 2020 (https://www.istat.it/it/files/2020/07/Rapp_Istat_Iss_9luglio.pdf)
Istat (2020b) Primi risultati dell’indagine di sieroprevalenza sul SARS-CoV-2 (https://www.istat.it/it/files//2020/08/ReportPrimiRisultatiIndagineSiero...)
Istituto Superiore di Sanità (2020) https://www.epicentro.iss.it/coronavirus/bollettino/Bollettino-sorveglia...
Riccardo F, Ajelli M, Andrianou XD et al. Epidemiological characteristics of COVID-19 cases in Italy and estimates of the reproductive numbers one month into the epidemic. medRxiv preprint doi: https://doi.org/10.1101/2020.04.08.20056861


